|
|||
|
Imagerie fonctionnelle isotopique et épilepsie
SISCOM et normalisation
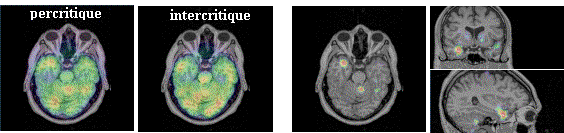
La méthode de soustraction d'images SPECT percritique et intercritique, dite "SISCOM" (Subtracted Ictal-interictal Spect COregistered to Mri) est reconnue pour sa capacité à localiser les foyers épileptogènes, surtout dans les cas d'origine temporale. Dans les autres cas, sensibilité et spécificité pourraient être améliorées par une meilleure normalisation quantitative des images. Rappelons que la méthode "SISCOM" (Fig.1) comporte quatre phases principales, outre l'acquisition des images (SPECT percritique, SPECT intercritique, IRM T1):
Souvent la normalisation consiste à égaliser l'activité cérébrale moyenne de l'ensemble du cerveau dans les deux SPECT, par un simple produit en croix. Cette approche répandue est néanmoins maladroite car les zones pathologiques sont systématiquement incluses dans la zone de référence, paradoxalement supposée peu ou pas modifiée par la pathologie.
Nous avons étudié les images de 16 patients, dont 11 à foyer unique clairement latéralisé et 5 à foyers bilatéraux ou multiples. Ces dernières informations ont été recueillies après SEEG ou chirurgie. Les variances percritique et intercritique de la distribution relative de débit sanguin cérébral (DSC) ont alors été comparées dans une série de régions : cerveau+cervelet, cerveau, cervelet, chacun des hémisphères, et pour les patients latéralisés, lobe cortical contenant le foyer et lobe cortical contro-latéral.
L'étude précédente nous a permis de conceptualiser le problème de la normalisation des images, sans toutefois présenter de méthode capable d'améliorer la technique SISCOM. Nous proposons ici de construire une telle méthode en s'appuyant sur un postulat de base : la région de référence servant à normaliser ne doit pas être le siège d'une modification significative de DSC entre les deux états percritique et intercritique. Par ailleurs, il est souhaitable que cette méthode soit indépendante du type de crise étudié (foyer simple, foyers multiples,
). Nous opterons pour une approche automatique utilisant un critère de choix quantitatif donc objectif.
Deux techniques sont proposées, testées sur 39 patients puis validées sur des images simulées. La première consiste à construire les cartes de z de chacune des deux images et à conserver comme région de référence l'intersection percritique/intercritique des zones à z faible, correspondant à un DSC peu éloigné du DSC moyen. La seconde méthode repose sur une croissance de région à partir d'un voxel source, la croissance s'arrêtant lorsqu'un critère de similarité entre les deux images devient plus grand qu'un seuil donné (test statistique sur la variance du DSC). L'impact de ces approches de normalisation par rapport à la méthode traditionnelle (cerveau+cervelet) est quantifié sur des images pathologiques simulées à partir d'examens normaux.
Fusion en imagerie fonctionnelle des épilepsies
Il est constaté qu'un nombre croissant d'images fonctionnelles est utilisé dans l'investigation des épilepsies potentiellement opérables, et ce malgré l'amélioration des techniques déjà existantes, comme SISCOM. Ce dernier point découle du fait qu'aucune méthode n'est totalement efficace, alors qu'en parallèle on observe une complémentarité certaine des informations fournies par chacune des techniques d'imagerie (SPECT percritique et intercritique, TEP au FDG, au Flumazénil, au [18F]-MPPF,
). Le but de cette étude est de construire une technique de fusion d'images capable de créer une carte 3D faisant la synthèse des informations qu'elles contiennent, ceci en terme de localisation focale. On souhaite également estimer l'intérêt clinique d'une telle méthode en l'appliquant à un petit groupe de patients.
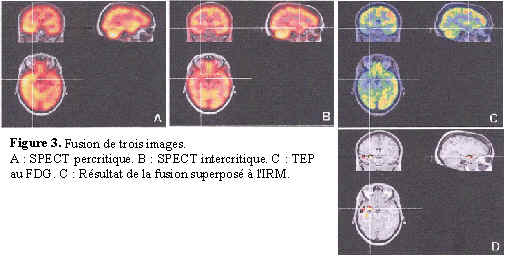
Après recalage, les images de 12 malades sont converties en cartes floues dont l'intensité comprise entre 0 et 1 correspond au potentiel épileptogène en chaque voxel. Cette modélisation fait appel à la logique floue et tient compte de chaque type d'image. Par exemple un voxel d'un SPECT percritique sera jugé d'autant plus épileptogène que son intensité sera grande par rapport à l'intensité moyenne du cerveau. Au contraire, pour un voxel d'une TEP au FDG, c'est l'aspect "hyposignal" qui est potentiellement pathogène. La construction de la carte finale se fait par combinaison de toutes les cartes floues disponibles. L'opérateur de fusion est construit de manière à simuler la façon dont le neurologue compare les examens : ainsi, le conflit possible entre les images est géré et un indice de pondération est introduit (fonction de la sensibilité connue de chaque modalité). Les zones anormales ainsi mises en valeur par fusion (Fig.3) sont comparées aux résultats de la SEEG ou de la chirurgie. Dans notre groupe de 12 patients, on obtient de bons résultats dans 11 cas.
|
|||